Hành trình mong con kéo dài hơn một thập kỷ
Sản phụ N.T.H bắt đầu hành trình tìm con từ rất sớm, khi mới ở độ tuổi 23-24. Trước đó, chị đã trải qua 5 lần bơm tinh trùng vào buồng tử cung (IUI) không đạt kết quả. Từ năm 2014 – 2022, chị thực hiện tổng cộng 11 lần chuyển phôi trong thụ tinh ống nghiệm (IVF), với 21 phôi ngày 5 được đánh giá chất lượng tốt.
Trong nhiều năm, chị điều trị tại nhiều trung tâm hỗ trợ sinh sản lớn, thử hầu hết các kỹ thuật hiện đại nhất thời điểm đó nhưng vẫn không đạt được thai tiến triển.
Năm 2020, chị từng có thai ngoài tử cung và phải phẫu thuật cắt vòi trứng bên phải – một biến cố vừa mở ra hy vọng mong manh, vừa để lại những nguy cơ lâu dài cho sức khỏe sinh sản.
Bước ngoặt khi thay đổi chiến lược điều trị
Tháng 11/2023, chị H được tiếp nhận và điều trị trực tiếp bởi BS. Nguyễn Đình Đông. Thay vì tiếp tục tập trung vào chất lượng phôi, hướng tiếp cận được điều chỉnh: rà soát toàn bộ lịch sử điều trị và đặt lại câu hỏi – vì sao phôi tốt liên tục thất bại trong quá trình làm tổ?
Phân tích toàn bộ hồ sơ cũ cho thấy: sản phụ bắt đầu thực hiện IVF ở độ tuổi rất trẻ (24–29 tuổi), phôi có chất lượng hình thái tốt, nhiễm sắc thể vợ chồng bình thường và từng ghi nhận β-hCG dương tính. Những dữ kiện này khiến khả năng lỗi nằm ở phôi trở nên rất thấp. Trọng tâm điều trị được chuyển sang đánh giá khả năng tiếp nhận của niêm mạc tử cung.
12/2023, bác sĩ chỉ định mổ nội soi thăm dò lại lần 2, ghi nhận niêm mạc tử cung sung huyết toàn bộ, niêm mạc mô đệm phù nề, mủn mủn, rất xấu. Bệnh nhân bước vào giai đoạn điều trị kéo dài hơn 12 tháng. Mục tiêu là kiểm soát viêm, cải thiện môi trường tử cung và tạo điều kiện thuận lợi nhất có thể cho lần chuyển phôi tiếp theo.
Lần chuyển phôi thứ 12: thời điểm mang tính quyết định
Ở lần chuyển phôi thứ 12, phác đồ được cá thể hóa toàn diện: chuẩn bị niêm mạc theo đáp ứng thực tế, kiểm soát viêm sớm và thực hiện kỹ thuật bơm huyết tương giàu tiểu cầu (PRP) nội buồng tử cung. Ngày thứ 9 sau chuyển phôi, kết quả xét nghiệm máu ghi nhận β-hCG đạt 336 IU – một chỉ số cho thấy phôi đã làm tổ thành công, đánh dấu bước ngoặt quan trọng trong hồ sơ điều trị kéo dài hơn một thập kỷ.
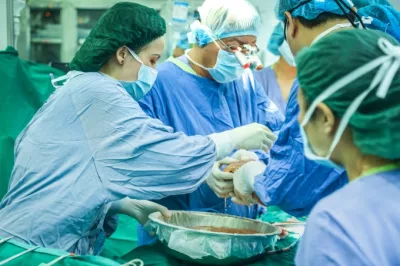
Thai kỳ nguy cơ cao và khoảnh khắc quyết định trong phòng mổ
Thai kỳ sau đó được theo dõi chặt chẽ tại Bệnh viện Việt Pháp Hà Nội bởi BS. Hồ Văn Thu – Trưởng khoa Sản & Phụ khoa và được xếp vào nhóm thai kỳ nguy cơ cao do tiền sử sản khoa phức tạp.
Tại thời điểm mổ lấy thai, sản phụ xuất hiện tình trạng đờ tử cung gây băng huyết sau sinh – biến chứng sản khoa nghiêm trọng. Ê-kíp phẫu thuật đã xử trí nhanh bằng kỹ thuật khâu ép tử cung B-Lynch, kiểm soát được chảy máu và bảo tồn thành công tử cung.
Hai trẻ sơ sinh được chào đời an toàn, sức khỏe người mẹ ổn định.
Khoảnh khắc hai em bé cất tiếng khóc chào đời cũng chính là khoảnh khắc khép lại 15 năm nước mắt, lo lắng và chờ đợi.
Tại Bệnh viện Việt Pháp Hà Nội, các trường hợp sản khoa phức tạp được quản lý theo mô hình đa chuyên khoa, với sự phối hợp chặt chẽ giữa đội ngũ Sản khoa, Gây mê – Hồi sức và hệ thống phòng mổ tiêu chuẩn quốc tế. Việc kiểm soát an toàn trong các tình huống nguy cơ cao luôn được đặt lên hàng đầu, nhằm đảm bảo an toàn tối đa cho cả mẹ và bé.